Epidemia silenciosa: o que o colapso da saúde mental revela sobre o trabalho no Brasil

Até o fim do dia, mais de mil trabalhadores brasileiros terão sido afastados de suas funções por transtornos mentais. A média é calculada a partir de dados do Ministério da Previdência Social em 2024, que apontam 472.328 benefícios concedidos por questões de saúde mental, como ansiedade e depressão. O número representa um aumento de 68% em relação ao ano anterior e acende um alerta sobre a saúde dos trabalhadores.
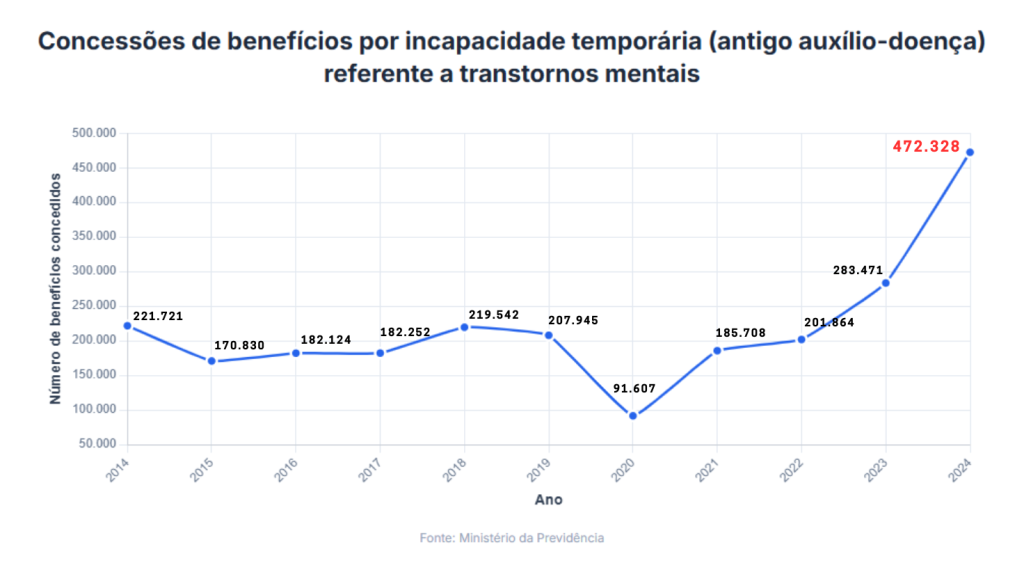
Além disso, só no primeiro semestre deste ano já foram concedidos 271.076 benefícios pela Previdência por transtornos mentais, quase o mesmo total concedido em todo o ano de 2023.
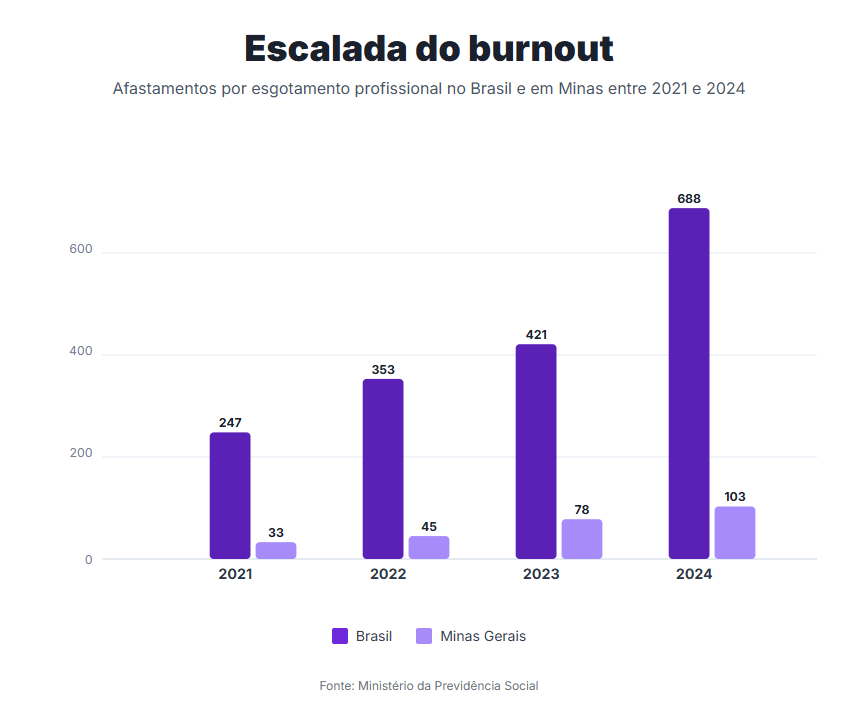
Ao analisar os relatórios e destacar os dados sobre transtornos mentais relacionados ao trabalho, o cenário não melhora. Considerando apenas os casos de esgotamento profissional (síndrome de burnout) entre 2021 e 2024, houve um avanço de 178% nas concessões de benefícios por incapacidade laboral no País. Em Minas, a alta chegou a 212%.
Vale destacar que os dados consideram apenas as concessões de benefícios contabilizadas pela Previdência, ou seja, aquelas cujos trabalhadores foram pagos por meio do Instituto Nacional do Seguro Social (INSS) depois de 15 dias de afastamento. Antes disso, a remuneração cabe às empresas. “Dessa forma, nem todo trabalhador afastado de suas atividades recebe um benefício previdenciário”, informou o órgão.
A boa notícia é que a legislação brasileira avançou neste ano. A atualização da Norma Regulamentadora nº 1 (NR-1), que passou a incluir os fatores de risco psicossociais no ambiente de trabalho, representa uma mudança de paradigma na saúde mental dos trabalhadores.
O advogado trabalhista Conrado Di Mambro, conselheiro seccional da OAB-MG, avalia que, embora a obrigação de zelar pela saúde do trabalhador já esteja prevista na Constituição Federal (artigo 7º, inciso 22), a norma agora deixa explícita a responsabilidade das empresas quanto à saúde mental de seus colaboradores.
“Há normas regulamentadoras para riscos no trabalho, como o biológico, o químico, o ergonômico, além de questões de temperatura, ruído e trabalho em altura. Mas ainda não havia uma norma específica para a saúde mental. Agora, a NR-1 inclui entre os riscos a serem observados os psicossociais. Assim, o empregador passa a ser responsável por mapear, monitorar e cuidar dos riscos relacionados à saúde mental dos empregados no trabalho. Essa NR funciona como uma ‘norma-regulamentadora-mãe’, que vai orientar inclusive os desdobramentos de outras normas”, explica.
As empresas, então, passam a ter a obrigação legal de identificar, avaliar e controlar fatores como sobrecarga de trabalho, assédio moral e metas inatingíveis, considerados os principais gatilhos para o adoecimento. Mas só no ano que vem. Inicialmente prevista para maio deste ano, a vigência da norma foi adiada para o dia 26 de maio de 2026, quando as autuações da Inspeção do Trabalho começam a ser aplicadas. A ideia é que esse intervalo sirva como período de adaptação para que as empresas ajustem seus processos e se preparem.
Transtornos mais comuns entre os trabalhadores
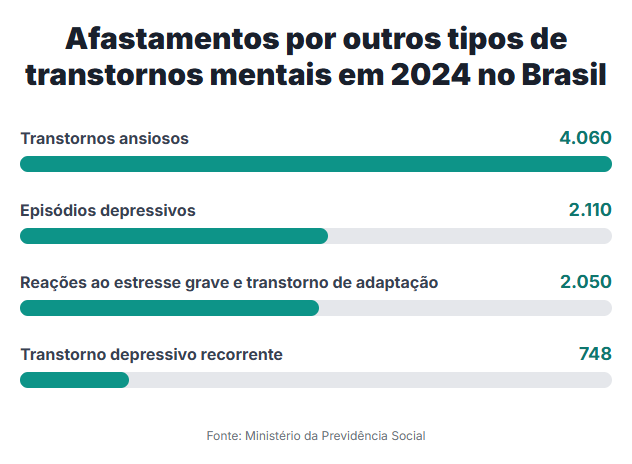
Além do burnout, as condições mais frequentes entre trabalhadores afastados, segundo dados do Ministério da Previdência, incluem transtornos ansiosos, episódios depressivos e quadros graves de estresse.
Segundo a Associação Nacional de Medicina do Trabalho (Anamt), essa realidade é impulsionada por um conjunto de fatores ligados à organização do trabalho, como:
- sobrecarga de tarefas;
- pressão excessiva por metas;
- ambientes com presença de assédio moral;
- falta de autonomia do trabalhador;
- insegurança constante quanto ao futuro profissional;
- desequilíbrio entre vida pessoal e profissional (agravado pela cultura da hiperconectividade).
“Esses elementos, combinados, contribuem para um cenário de estresse crônico, que adoece de forma silenciosa e progressiva”, alerta o médico do trabalho e diretor de Relações Internacionais da entidade, Ricardo Turenko.
A psiquiatra Renata Figueiredo, coordenadora da Comissão de Psiquiatria Relacionada ao Trabalho da Associação Brasileira de Psiquiatria (ABP), reforça que o adoecimento não é apenas emocional. “Há também perdas financeiras, comprometimento das relações familiares e o risco de cronificação da condição. As mulheres respondem por 64% dos afastamentos, em média aos 41 anos, reflexo das desigualdades sociais e do acúmulo de responsabilidades profissionais e domésticas”, diz.
Há ainda recortes por tipo de serviço. De acordo com a psicóloga Elisabeth Lacerda, coordenadora da Comissão de Orientação temática em Psicologia Organizacional e do Trabalho do Conselho Regional de Psicologia (CRP-MG), prestadores de serviços e profissionais que atuam no cuidado ao próximo são fortemente afetados pelo esgotamento profissional.
“Cuidadores, professores e profissionais de enfermagem são exemplos. Em geral, tratam-se de trabalhadores que lidam com pessoas em situação de vulnerabilidade e acabam submetidos a estresse ao tentar resolver tudo. Mas não é assim que se deve proceder. É fundamental respeitar os próprios limites”, observa.
Quem cuida de quem cuida?

Os números representam pessoas reais. O enfermeiro Mateus, de 26 anos, que será identificado nesta reportagem apenas pelo primeiro nome, enfrentou recentemente uma das consequências mais graves do esgotamento profissional: o pensamento suicida.
“Fui afastado em maio deste ano por 30 dias. O médico queria me conceder mais 90, mas quem trabalha por contrato tem receio de ser desligado. Eu era o enfermeiro responsável por um pronto-socorro público em Belo Horizonte e permaneci dois anos na supervisão”, relata.
O psiquiatra e presidente da ABP, Antônio Geraldo da Silva, afirma que o estigma da saúde mental ainda é um obstáculo para a busca por ajuda. Assim como Mateus, que abriu mão do tempo necessário para se tratar por medo de ser dispensado, muitos trabalhadores passam pela mesma situação.
“Eles evitam relatar sintomas ou procurar ajuda por medo de retaliações ou perda do emprego. Apesar da gravidade do problema, ainda há barreiras culturais e institucionais que dificultam a implementação de políticas eficazes”, observa o especialista.
O enfermeiro Mateus trabalhava na unidade em escala 12×36 (12 horas contínuas de trabalho para 36 horas de descanso) e acumulava outro emprego. Ele relata que sofria cobranças abusivas no hospital sobre questões que fugiam ao seu controle profissional.
“Comecei a perceber sintomas como desânimo profissional, cansaço e alterações fisiológicas, como dor cervical e pressão alta. Emagreci sete quilos. Chegou um momento em que os pensamentos ruins começaram a afetar minha vida pessoal. Foi então que percebi que havia algo errado. Estava sempre muito cansado e sonolento, sem ânimo para nada. O que me levou a procurar ajuda profissional foram os pensamentos suicidas. Sentia-me tão incapaz e insuficiente que não via motivos para continuar vivendo”, relata.

A relutância em relatar sintomas ou procurar ajuda não é infundada. Mateus foi desligado do hospital assim que retornou de seu afastamento de 30 dias. Atualmente, estuda processar a instituição, pois também enfrentou situações de assédio e homofobia, exemplos típicos de riscos psicossociais. É o que explica a psicóloga Stella Goulart, professora PhD em Saúde Mental Coletiva.
“Algumas situações podem refletir sintomas da própria instituição ou do ambiente de trabalho. Isso configura um risco psicossocial, e não psicopatológico. Muitas vezes, o trabalhador interpreta o que vive como sofrimento pessoal, uma condição íntima. No entanto, não é. O que ele enfrenta, mesmo sem perceber, às vezes, é uma situação de assédio nas relações. São exemplos: piadas homofóbicas, machistas ou racistas. Imagine uma empresa composta apenas por homens ou apenas por pessoas brancas. Isso também pode ser considerado um sintoma psicossocial? Sim, porque não está encarnado no corpo de alguém, mas presente no coletivo”, esclarece.
A vida após o burnout
Mateus recebeu alta do tratamento com o psiquiatra no mês passado, mas já tem retorno marcado para daqui a seis meses e continua fazendo uso de antidepressivo.
“Após sair da unidade de pronto atendimento, cheguei a ter medo de voltar a trabalhar e a duvidar se era realmente isso que eu queria. Mas foram cinco anos investidos nessa carreira, e decidi não jogar tudo fora por causa daquele ambiente. Hoje, trabalho em dois hospitais particulares e não sinto mais cobranças abusivas nem ameaças de demissão. Somos cobrados pelo serviço que nos cabe, o que é normal e faz parte da rotina. Estou conseguindo dormir melhor”, diz.
“É comum ouvir que esses problemas são drama ou frescura, mas eu só percebi a gravidade da situação quando cheguei ao fundo do poço. O que eu diria a alguém que está passando por algo semelhante ao que vivi é: procure ajuda imediatamente, tanto profissional quanto pessoal. Fale com a família, com os amigos. E também considere encerrar o ciclo profissional. Eu só melhorei depois que saí daquele ambiente”, completa.
Setembro Amarelo ganha força com oficialização da data
Neste mês, a data de 10 de setembro foi oficializada no calendário brasileiro e passa a ser o Dia Nacional de Prevenção ao Suicídio. Para a psicóloga especialista em gestão de saúde corporativa, Renata Livramento, a medida é um marco simbólico que pode abrir espaço para ações mais concretas. “Ter uma lei não garante, por si só, mudanças práticas, mas cria um registro oficial que permite à sociedade cobrar políticas públicas e medidas das organizações”, afirma.
A campanha deve ampliar o debate público, reduzir estigmas e orientar a população sobre recursos de apoio disponíveis, como os Centros de Atenção Psicossocial (Caps).
O psiquiatra Antônio Geraldo da Silva orienta: “Em casos de risco iminente, como ideação suicida, é fundamental acionar serviços de urgência. A ABP reforça que pedir ajuda não é fraqueza; é um passo essencial para preservar a saúde, proteger a família e garantir a continuidade da vida e da carreira”.
Veja onde buscar ajuda
- Caps e Unidades Básicas de Saúde (saúde da família, postos e centros de saúde);
- UPA 24h, SAMU 192, pronto-socorro, hospitais;
- Centro de Valorização da Vida (CVV) – 188 (ligação gratuita).
* Essa reportagem é a primeira de uma série de três matérias.
- Leia segunda reportagem aqui: Adoecimento mental no trabalho custa bilhões à economia e causa danos irreversíveis
- E a terceira, aqui: Da reação à prevenção: saiba como se adaptar à nova era da saúde mental no trabalho

Ouça a rádio de Minas












